
“小雨,小雨,快醒醒,我们用手指比个‘V’(象征胜利战胜疾病),要快快好起来……”在上海蓝十字脑科医院神经内科7A病区,张静波主任正在为年轻女患者小雨(化名)进行查体。虽然动作有些笨拙,小雨仍然标准地完成了张主任的指令。短短两个月,从入院时的中度昏迷到完全苏醒,这位坚强的女子在医院多学科联合的精心诊治下,正逐渐重拾人生的希望。
昏迷在夜间工作岗位上
2021年12月14日晚,工作中的小雨突感后脑勺一阵发紧,剧痛难忍。同事见情况不妙,立即电话告知其家人。当小雨的家人赶来时,她早已意识不清,陷入昏迷,全身僵硬,而且不停抽搐。
情急之下,家人匆忙将她送到附近医院。经头颅CT检查显示:脑室出血,左侧脑室、三、四脑室铸型。

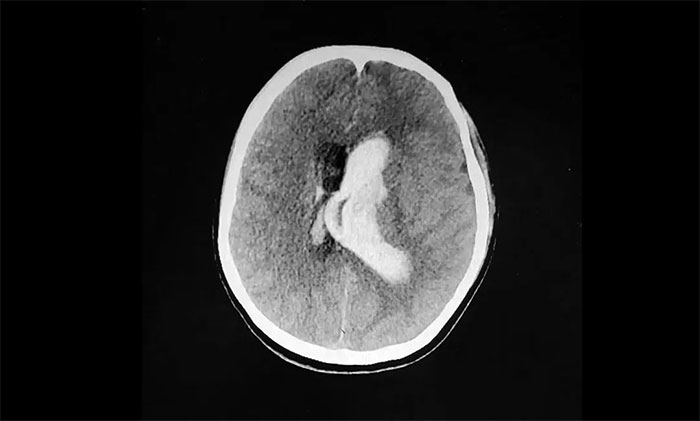
▲ 突发性脑出血,左侧血肿已突入脑室
脑出血往往起病突然,进展迅速。病情与出血部位、出血量及并发症有关,致死率很高,急性期为30%-40%。而脑室出血铸型为脑出血中重症类型,其往往出血量大,位置深在,病情危急,病死率相当高。
时间就是生命,生命重于一切。通过急诊全麻下行双侧脑室外穿刺引流手术,清除血肿,降低颅内压后,小雨暂时脱离了生命危险,但仍处于昏迷状态,并合并有右侧肢体偏瘫。
“烟雾”骤起 芳华黯淡失泽
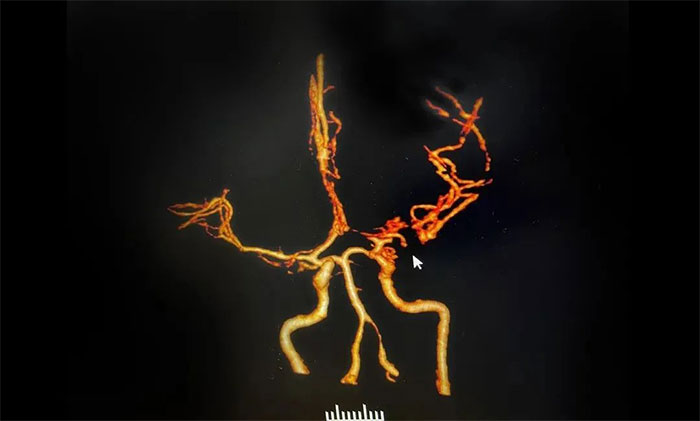
术后,在救治医院进行脑血管CTA检查发现:双侧大脑中动脉近端狭窄,左侧近乎闭塞,周围有异常血管网,诊断为“烟雾病”——这正是造成小雨突发脑出血的罪魁祸首。
“烟雾病”因颅底异常血管网在脑血管造影图像上形似“烟雾”而得名,危害极大,既可造成脑出血,也可发生脑梗死,更严重者可同时发生脑出血和缺血梗死。尤其当出血与缺血并存时,治疗过程将更为棘手。

▲ 异常血管网影像表现形似“烟雾”
深陷昏迷的小雨之后的病情时有反复,出现发热、肺部感染、癫痫发作等。由于痰多且无法自行排出,不得不予以气管切开插管,藉由呼吸机通气维持生命。
在此期间,家属被多次告知,即使病情平稳后,仍可能遗留不同程度的残疾,包括感觉、语言、运动功能的障碍等,也不排除就此成为“植物人”的可能。
面对命运的捉弄,家属实在心有不甘,即使面对再多险阻,也要跟命运搏上一搏。在亲友的推荐下,2022年1月家属将小雨转入上海蓝十字脑科医院,以寻求进一步治疗和新的转机。
全面评估 寻找昏迷根源
入院查体显示:患者神志不清、呼之不应、查体不配合,GCS(格拉斯哥昏迷指数)评分6分,处于中昏迷状态。同时,其右侧肢体无法自主活动,肌张力高,右侧Babinski征阳性。
▲ 左侧大脑前、中动脉闭塞严
转入神经内科7A病区后,有着各类脑血管常见病、多发病及疑难病诊疗经验的张静波主任,进一步为小雨展开了详细检查。经影像学检查,其左侧大脑前、中动脉重度狭窄,造成左侧大脑半球重度低灌注,周围已有代偿性微血管网再通,符合“烟雾病”表现。
CT灌注成像(CTP)则显示,患者左侧大脑中动脉供血区存在大面积低灌注造成脑缺血,尤其左额叶和基底节区已存在血管性病变脑损害,缺血严重。
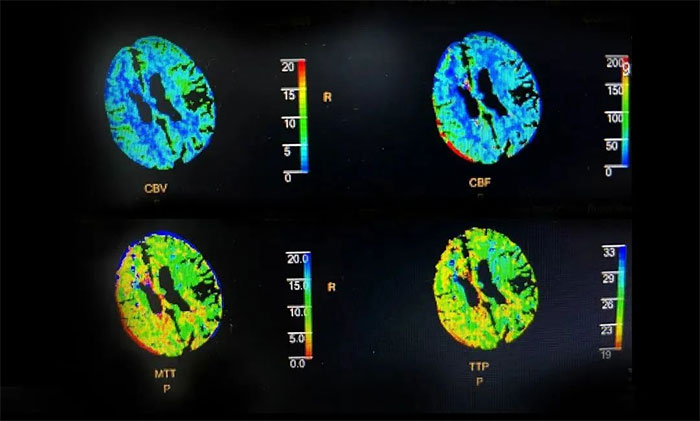
▲ 左侧大脑缺血严重
在阶段性的治疗下,脑出血业已得到良好控制,但患者仍存在意识障碍及右侧偏瘫。CTP也证实左侧大脑半球的大面积低灌注是导致意识障碍和右侧偏瘫的主要原因。幸运的是,低灌注区的脑细胞还有部分存活,没有发生坏死,如果及时恢复血供,还有存活的机会。
把握关键“时间窗” 妥善治疗“烟雾病”
张静波主任与团队详细讨论后评估认为,当下患者已到了治疗的关键“时间窗”, 如果不能及时改善低灌注状态,这些还存活着的脑细胞可能因长期缺血最终不可逆地坏死,那么患者的意识障碍将很难得到改善。这一“最佳时机”很可能稍纵即逝。

▲ 张静波团队病情分析会
“我们脑子里的掌管各种功能的神经元就好比种在地里的庄稼,一旦缺水(血)就会逐渐枯萎,若不能及时恢复灌溉(血供)甚至会枯死,造成不可逆的神经功能损害。”
张静波主任认为,与一般脑出血恢复期的患者不同,对于小雨的治疗,除给予改善脑代谢、营养脑细胞、抗肺部感染及康复锻炼等常规治疗外,根据精准化评估结果,必须从根本上改善颅内血供,恢复低灌注区的正常供血,以最大限度地挽救缺血脑细胞。而解决这一问题的关键,就在于对“烟雾病”的妥善治疗上。
MDT下成功实现血管重建
烟雾病的手术治疗需经过科学审慎的评估,尤其对于脑梗死或颅内出血急性期的患者,可因术后脑血流动力学的改变,而再度诱发梗死或出血的风险,因此手术时机选择非常关键。一般需在急性期发作后1-3个月后,根据患者的实际情况而定。
张静波主任联合医院神经外科6A病区、医学影像科等多学科专家团队,对小雨的病情展开了联合会诊(MDT)。在多次研究影像资料并审慎评估后,联合小组认为,患者脑出血术后已逾一个月,病情趋于平稳,未发现明显手术禁忌。通过血管重建手术,可改善颅内血供、改善灌注、预防缺血性及出血性卒中风险。

▲ 专家团队为小雨开展手术
神经外科6A病区专家团队在进一步完善手术预案,明确告知手术风险,并征得家属签字同意后,于1月20日正式为小雨进行了血管重建手术。
根据小雨的病情特点及颅内血管条件,专家团队通过精微手术,将患者头皮中的颞浅动脉完整地游离出来,贴敷于缺血区的脑表面,以建立从颞浅动脉到缺血区的“通路”,从而解决低灌注区脑组织长期缺血的问题。
彻底苏醒——虎年的最大惊喜
手术后,在医院神经外科、神经内科、康复医学科等多科室通力协作,以及精心治疗护理下,再加上小雨自身优秀的身体素质和顽强的生命力、意志力,仅用了一周,她渐渐就从昏迷中“苏醒”了过来。
▲ 肢体动作、语言功能迅速恢复中
此后,小雨的病情日渐好转。随着气管插管的拔除,她也彻底恢复了自主呼吸能力,这为下一步语言、肢体运动等各项神经功能的恢复,打下了坚实的基础。“可以说,这是虎年以来收获的最大惊喜了!”张静波主任欣慰地表示,目前,小雨处于完全清醒状态,不仅能认人,还可以轻声进行简单的言语交流。整体恢复情况非常喜人。
纵观小雨的整个病程和康复,其好转速度大大出乎了人们的预料。这其中,现代医疗技术的发达是一方面,她自身与病魔抗争的勇气和毅力也不容忽视,要知道人类的精神力是无穷的。
当然,家属在治疗中的积极配合、单位领导的诚挚关怀,还有同事的关爱关心,同样功不可没。或许,正是这些情感力量的堆叠,汇聚成流,让“老天爷”也深受感动,给了她苏醒好转的机会,重新回到家人的身边。
新的一年,新的期待,小雨的人生也由此翻开了新的篇章。
相关阅读:
MDT(multiple disciplinary team 多学科诊疗模式)
MDT是一个实体工作小组,不是固定的组织机构。主要指由来自外科、肿瘤内科、放疗科、影像科、病理科等科室专家组成的工作组,针对某一疾病,通过定期会诊形式,提出适合患者的最佳治疗方案,继而由相关学科或多学科联合执行该治疗方案。
MDT具有以下优势:
1. 比起来学科诊疗,能够定出更优的治疗方案;
2. 提供学习交流机会,有利于提高总体技能水平;
3. 优化资源,提高诊疗效率;
4. 加强医医、医技、医护合作;
5. 减少个人主义、经验主义弊端,有利于诊疗规范化;
6. 节省医生、病人时间,及时快速做出诊断计划;
7. 敦促医生更严格的诊疗;
8. 可以达到1+1>2的效果。
此文章仅作为临床学术研究、学术交流使用!

















